一名62歲女性患者首診為結(jié)腸癌伴肝轉(zhuǎn)移�����,首先給予綜合治療��,治療過程中發(fā)生原發(fā)灶梗阻�����、出血癥狀���,遂轉(zhuǎn)為手術(shù)治療。經(jīng)過手術(shù)團隊努力�,完成了原發(fā)灶和轉(zhuǎn)移灶同期根治性切除并經(jīng)自然腔道取出的微創(chuàng)NOSES手術(shù)。術(shù)后恢復(fù)良好���,完成規(guī)定療程的化療后定期復(fù)查����。但在術(shù)后兩年復(fù)查時再次發(fā)現(xiàn)肝轉(zhuǎn)移瘤�����,經(jīng)過規(guī)范化MDT診療后���,接受肝轉(zhuǎn)移瘤根治性切除手術(shù)���,延續(xù)生命�。
結(jié)直腸癌是全球常見的惡性腫瘤之一�。國家癌癥中心2022年最新統(tǒng)計數(shù)據(jù)顯示,我國結(jié)直腸癌的發(fā)病率位于惡性腫瘤的第二位�,死亡率位于第四位。肝臟是結(jié)直腸癌最常見的轉(zhuǎn)移部位�,如果發(fā)生了結(jié)腸癌肝轉(zhuǎn)移,在綜合分期上就屬于晚期了����。那么,結(jié)腸癌肝轉(zhuǎn)移是否就是生命的禁區(qū)呢����?
這個問題的答案是否定的,尤其是在多學(xué)科診療(MDT)模式日趨成熟和外科手術(shù)技術(shù)飛速進步的今天����。在實施規(guī)范化MDT診療的基礎(chǔ)上,以外科手術(shù)切除為基礎(chǔ)的綜合治療方案仍是結(jié)腸癌肝轉(zhuǎn)移的最有效治療選擇��,也是唯一可能治愈的方案����。與多數(shù)惡性腫瘤不同,結(jié)直腸癌即使發(fā)生肝轉(zhuǎn)移���,如果能手術(shù)完整切除原發(fā)灶及轉(zhuǎn)移灶�����,5年總生存率仍能達到50%以上���,10年總生存率可達25%。今年���,哈醫(yī)大二院結(jié)直腸腫瘤MDT團隊就為一位罹患結(jié)腸癌肝轉(zhuǎn)移的患者��,進行了科學(xué)�、精準��、規(guī)范的多學(xué)科診療��,幫助患者再次渡過難關(guān)�,重獲新生。
故事要從兩年前說起����,主人公是一位62歲王阿姨�����,她平素體健���,家里也沒有人罹患過腫瘤方面的疾病,她首次來到哈醫(yī)大二院結(jié)直腸腫瘤外科是因為間斷性便血一周�。“本來沒有往這個方面考慮�����,以前體檢也沒啥問題����,就是沒做過腸鏡,想不到這次因為便血��,去做腸鏡����,就發(fā)現(xiàn)了腫瘤”,這是王阿姨首次就診時的敘述,言語中帶著一絲焦慮��。
腸鏡報告顯示:距肛門65 cm處有一腫物�����,占腸腔2/3周����,阻塞腸腔致無法繼續(xù)進鏡��。腸鏡病理結(jié)果示腺癌��。入院后��,結(jié)直腸腫瘤外科為王阿姨進行了詳細地檢查和評估�,檢查結(jié)果令所有人大吃一驚。體格檢查:淺表未觸及腫大淋巴結(jié)�,心肺功能無明顯異常,直腸指診未觸及腫物����;CT平掃示升結(jié)腸管壁不規(guī)則增厚,病變累及漿膜面��,系膜內(nèi)多發(fā)腫大淋巴結(jié),肝多發(fā)占位����,可疑轉(zhuǎn)移瘤。進一步行肝膽脾256排增強CT示肝Ⅳ����、Ⅵ、Ⅷ段各有一枚轉(zhuǎn)移瘤���,最大直徑27mm��。腫瘤標志物:CEA 6.64 ng/mL��,CA19-9 13.26 U/mL���。ECOG評分為1分,PS評分為1分�,CRS評分為3分。最終臨床診斷為結(jié)腸腺癌(cT3NxM1a)IVa期����,肝多發(fā)轉(zhuǎn)移瘤。
這個消息對王阿姨來說無異于晴天霹靂��,“癌癥”、“晚期”�����、“轉(zhuǎn)移瘤”��,每一個字仿佛都在打擊著她脆弱的心靈����。但正如前文所說�,晚期結(jié)腸癌并不是生命的禁區(qū),結(jié)直腸腫瘤MDT團隊立即開始了第一次MDT討論����。首先由影像科和病理科醫(yī)生對患者的病情和診斷進行確定和分析,肝臟外科認為患者的三處肝轉(zhuǎn)移灶評估為初始可切除��,但CRS評分較高�����,目前手術(shù)創(chuàng)傷較大且復(fù)發(fā)風(fēng)險高�����。結(jié)直腸外科認為患者原發(fā)灶有間斷性出血癥狀,無明顯梗阻表現(xiàn)���,全身狀態(tài)尚可����,無貧血��,可優(yōu)先做綜合治療����。綜合腫瘤內(nèi)科、放療科的意見后���,結(jié)直腸腫瘤MDT團隊認為患者為結(jié)直腸癌肝轉(zhuǎn)移初始可切除組�����,考慮到原發(fā)灶暫無明顯癥狀且CRS評分較高�,建議優(yōu)先進行新輔助治療����,擬采用Xelox+貝伐珠單抗治療4周期后再次進行MDT評估,治療過程中要警惕原發(fā)灶梗阻���、出血等癥狀����。
然而,治療的過程并非一帆風(fēng)順��,王阿姨在完成第2周期Xelox+貝伐珠單抗治療后出現(xiàn)腹痛�����、便血及腸梗阻癥狀�����,由于病情變化結(jié)直腸腫瘤MDT團隊再次進行討論��。此次討論中認為患者原發(fā)灶癥狀明顯�����,應(yīng)中止內(nèi)科治療�����,考慮外科介入���。復(fù)查肝膽脾256排增強CT��,未見新增轉(zhuǎn)移病灶��,三處肝轉(zhuǎn)移灶為初始可切除��,可試行同期手術(shù)�。因此��,結(jié)直腸腫瘤MDT團隊擬定為阿姨實施結(jié)腸癌和肝轉(zhuǎn)移瘤同期手術(shù)治療����,期望通過一次手術(shù)達到根治,術(shù)后再根據(jù)病理情況繼續(xù)全身治療�。
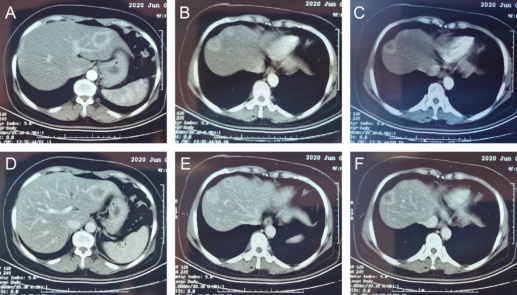
圖1 復(fù)查肝膽脾256排增強CT結(jié)果
新一輪的“抗癌”仗打響,一臺手術(shù)同時切除4個腫瘤�,分別是切除右半結(jié)腸癌和肝臟的三處轉(zhuǎn)移病灶。傳統(tǒng)的開腹手術(shù)需要巨大的腹壁切口和延展切口��,術(shù)后腹壁疼痛��,切口感染及帶來的長期不良心理暗示將為患者的康復(fù)和術(shù)后生活質(zhì)量帶來極大困擾����。如何以最小的創(chuàng)傷完成結(jié)直腸癌肝轉(zhuǎn)移的根治性切除手術(shù)成為擺在醫(yī)生面前的難題��。
哈醫(yī)大二院結(jié)直腸腫瘤外科團隊的特色技術(shù)���,經(jīng)自然腔道取標本手術(shù)(Natural orifice specimen extraction surgery,NOSES)或許能將手術(shù)的創(chuàng)傷降到最低��。NOSES手術(shù)是使用腹腔鏡�、機器人、肛門內(nèi)鏡微創(chuàng)手術(shù)或軟質(zhì)內(nèi)鏡等設(shè)備平臺完成腹盆腔內(nèi)各種常規(guī)手術(shù)操作(切除與重建)��,經(jīng)人體自然腔道(直腸���、陰道或口腔)取標本的腹壁無輔助切口手術(shù)����。NOSES手術(shù)的優(yōu)勢不僅僅是減少了腹部的輔助切口和相關(guān)的并發(fā)癥風(fēng)險����,而是能夠更加契合加速康復(fù)外科理念��,將無痕的理念發(fā)揮到極致�,達到“微創(chuàng)中的微創(chuàng)”。最終�����,團隊采用NOSES手術(shù)成功為王阿姨完整、精準切除右半結(jié)腸癌����,左半肝和肝Ⅵ、Ⅷ段轉(zhuǎn)移瘤�,標本不經(jīng)腹部切口,經(jīng)自然腔道(陰道)取出�����。手術(shù)用時5小時����,出血量僅50ml,術(shù)后腹部僅留下7個戳卡孔�����。
術(shù)后王阿姨恢復(fù)的十分順利�����,術(shù)后24小時可以離床活動�,術(shù)后36小時順利排氣��,次日進少量流質(zhì)飲食���。術(shù)后恢復(fù)過程中無并發(fā)癥出現(xiàn),無明顯疼痛感�����。術(shù)后病理為ypT3N1bM1a期�,切緣均陰性,達到R0切除�����。術(shù)后1月復(fù)查腫瘤標志物均正常����,繼續(xù)在哈醫(yī)大二院完成Xelox+貝伐珠單抗方案化學(xué)治療。術(shù)后半年復(fù)查未見復(fù)發(fā)及轉(zhuǎn)移征象��,復(fù)查時腫瘤標志物為CEA:2.13 ng/mL�����,CA19-9:9.44 U/mL��。于是繼續(xù)規(guī)律隨訪并定期復(fù)查���。
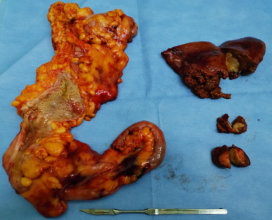
圖2 手術(shù)標本圖片 圖3 術(shù)后腹壁圖片
如果故事到此為止���,將會是一個完美的故事。但現(xiàn)實生活并不總是完美的���,癌癥也如同揮之不去的惡魔一般��,會在某個時間再次卷土重來��。術(shù)后兩年�,王阿姨入院行術(shù)后復(fù)查�,腫瘤標志物CEA:31.33ng/mL,CA199:16.87U/L��,遂進一步行全身PET-CT檢查����,提示肝尾狀葉軟組織腫塊,SUVmax約11.4����,考慮惡性���;全身其他臟器或組織未見惡性病變。通過穿刺活檢和肝臟MRI���,確定肝臟上為腺癌組織���,考慮轉(zhuǎn)移瘤,結(jié)合患者既往病史��,考慮腸道來源�。隨即,哈醫(yī)大二院結(jié)直腸腫瘤MDT團隊進行第三次討論����,認為患者肝轉(zhuǎn)移瘤目前體積較大,且位于肝尾壯葉�,手術(shù)難度和創(chuàng)傷較大,決定先給予綜合治療���,觀察病灶變化情況和腫瘤的生物學(xué)行為�����。
在完成FOLFIRI+西妥昔單抗治療4周期后再次進行影像學(xué)評估�����,發(fā)現(xiàn)轉(zhuǎn)移瘤和腫瘤標志物都有明顯縮小�,肝臟超聲造影再次確認了除尾壯葉外���,無其他肝臟轉(zhuǎn)移灶����。于是��,經(jīng)過再次MDT討論后���,認為現(xiàn)在時比較合適的外科干預(yù)時機����,遂進行術(shù)前準備���。
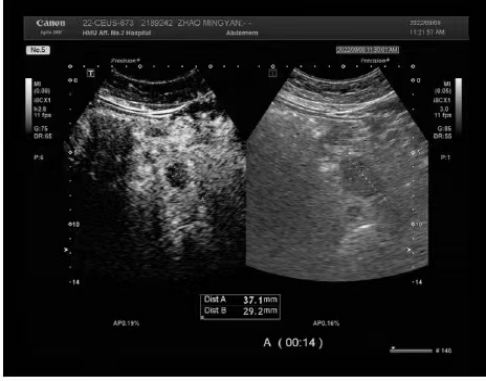
圖4 超聲肝臟造影結(jié)果
王阿姨接受了第二次手術(shù)���,但由于腹部既往手術(shù)史,腹腔內(nèi)粘連嚴重,無法完成微創(chuàng)操作����,最終通過開腹手術(shù)的方式進行了粘連松解和肝尾狀葉腫瘤切除,術(shù)后病理學(xué)檢查證實切緣陰性�,達到R0切除。在哈醫(yī)大二院結(jié)直腸腫瘤MDT團隊科學(xué)���、精準����、規(guī)范的治療下���,王阿姨的生命再次得到延續(xù)�,并在術(shù)后1月繼續(xù)接受全身綜合治療及定期復(fù)查�����,目前情況穩(wěn)定���。
“希望是世界上最美好的東西��?!蓖醢⒁桃恢芮皝韽?fù)查時說道,“每一次在我絕望的時候��,是醫(yī)生給了我活下去的希望��,心中滿是感恩�。不知道這一次還會不會有意外出現(xiàn)��,但我對未來依舊充滿希望����,珍惜醫(yī)生們竭盡全力為我‘爭’來的每一天?����!?/p>
王阿姨的三次“抗癌”戰(zhàn)役��,在哈醫(yī)大二院結(jié)直腸腫瘤外科MDT團隊地科學(xué)救治��、精誠合作下取得了階段性勝利��?����?拱┞仿o予患者更多的幫助和救治��,在延長生命的同時提高患者生活質(zhì)量����,最終取得抗癌全面勝利,對于醫(yī)生來說依然任重而道遠����。隨著MDT診療模式的日趨成熟,讓抗癌之路不再孤軍奮戰(zhàn)�,多學(xué)科團隊聯(lián)合“抗癌”成為癌癥患者最堅固的后盾保障,將不可能變?yōu)榭赡?�,讓癌癥患者重獲新生�����,是每一個MDT團隊的目標與使命�����。
專家點評
點評專家:王貴玉教授
點評意見:基于多學(xué)科團隊診療進行結(jié)直腸癌的綜合診治和全程管理已經(jīng)成為國內(nèi)主要醫(yī)學(xué)中心的常態(tài)化項目�����,伴隨而來的是患者的診療規(guī)范化、標準化���、同質(zhì)化以及總體生存率�、無病生存期的提升���,轉(zhuǎn)移性結(jié)直腸癌不再是“生命禁區(qū)”�。本故事中���,將NOSES手術(shù)用于轉(zhuǎn)移性結(jié)直腸癌的治療具有安全、微創(chuàng)��、無痕的優(yōu)勢�,在保證根治效果的同時,有效提高了術(shù)后生活質(zhì)量��,這也是本故事最有特色之處�。
“結(jié)”盡全力,肝膽相照��。盡管患者術(shù)后兩年時出現(xiàn)了病情變化和轉(zhuǎn)移����,但通過實施規(guī)范化MDT診療和根治性手術(shù)再次重獲新生��,這也體現(xiàn)了我們MDT團隊在全程管理和綜合診治方面的能力和態(tài)度�,相信在我們的保駕護航下��,可以讓這位阿姨的未來人生旅程走得更遠�����。因此����,我推薦本故事參與“曙光計劃”年度MDT故事評選。
哈醫(yī)大二院結(jié)直腸腫瘤MDT團隊簡介:

哈爾濱醫(yī)科大學(xué)附屬第二醫(yī)院結(jié)直腸腫瘤外科團隊最早于2010年率先在我省開展結(jié)直腸腫瘤的MDT多學(xué)科診療模式推廣以及學(xué)術(shù)交流活動����。2010年至2015年間建立了黑龍江地區(qū)的國家級胃腸腫瘤MDT教育培訓(xùn)基地,舉辦了多次國家級和省級的消化道腫瘤MDT大型論壇��。2015年在王貴玉主任的倡導(dǎo)下正式組建了哈爾濱醫(yī)科大學(xué)附屬第二醫(yī)院結(jié)直腸腫瘤MDT團隊���。團隊以結(jié)直腸腫瘤外科為核心�,涵蓋腫瘤內(nèi)科�、腫瘤放療科、肝膽外科����、胸外科���、病理科、核磁影像科����、CT影像科、超聲介入科等多個學(xué)科�����。團隊始終致力于推進結(jié)直腸腫瘤診治的個體化�����、功能化��、規(guī)范化進程����,促進不同學(xué)科間更加深入��、精準�、高效的學(xué)術(shù)交流�����,造福于患者�。